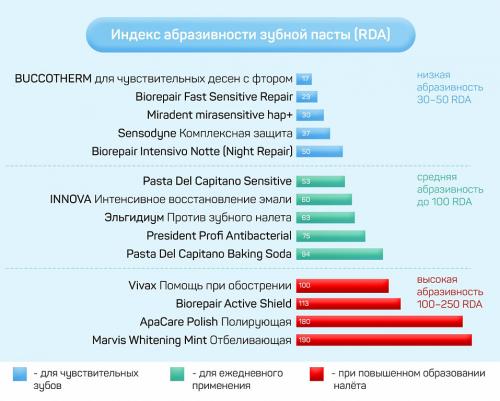
Экспертные советы по женскому здоровью: гинекология для каждой женщины
- Экспертные советы по женскому здоровью: гинекология для каждой женщины
- Связанные вопросы и ответы
- Какие заболевания женщин чаще всего обнаруживают в гинекологии
- Какие факторы влияют на здоровье женщин в области гинекологии
- Какие основные симптомы могут свидетельствовать о проблемах в женском здоровье
- Какие профилактические меры помогают поддерживать здоровье женщин
- Как часто женщинам необходимо проходить осмотр у гинеколога
- Как правильно подготовиться к гинекологическому осмотру
- Что такое пап-тест и насколько он важен для женского здоровья
- Какие методы контрацепции существуют и какой из них выбрать
Экспертные советы по женскому здоровью: гинекология для каждой женщины
- Относиться к женщинам нужно особо, - говорит профессор Мустафаев . - Женщины вынуждены чаще обращаться к врачам, потому что они ответственны не только за свое здоровье, но и за здоровье своих детей. Кроме того, женщины чаще инфицируются, больше страдают сексуально, склонны к расстройствам в психологическом аспекте.
Женщина должна зачать, выносить и родить ребенка. Помимо этого, женщина должна еще выкормить, вырастить и воспитать ребенка. Чтобы выполнить эти важные функции по продлению человеческого рода, женщина должна быть здоровой. Сейчас женщины стали больше работать, появилось много руководителей-женщин, и они хорошо справляются и с работой, и с домашними заботами. Но для женщины остаётся приоритетом рождение ребенка. При этом женщина не считает, что это что-то особенное. И в обществе культивируется мнение, что выносить и родить ребенка – нечто само собой разумеющееся. Но на самом деле это сложнейшие процессы, требующие большого эмоционального напряжения.
Большую роль играют обстановка в семье, воспитание будущей матери, время начала половой жизни. Такие факторы, как домашнее насилие, изнасилования, садизм, сексуальные извращения, о чем раньше не принято было говорить – от этого тоже страдают в первую очередь женщины, иногда годами молча терпят.
Чтобы зачать, выносить и родить ребенка, женщина должна быть обеспечена должным медицинским уходом. Но вы знаете, что мы до сих имеем в республике женскую смертность. Вдали от больших городов беременные и роженицы порой лишены доступа к самому элементарному. Не хватает врачей, транспорта, медицинского оборудования.
Все эти факторы влияют на женское здоровье. Я скажу так: женщина приходит в этот мир, чтобы стать матерью. Это я вижу по своим пациенткам. Их не волнует ничего в мире, только одна мысль - родить ребенка. И мы помогаем им стать матерями.
Связанные вопросы и ответы:
1. Какие рекомендации вы можете дать по уходу за женскими органами для поддержания здоровья и профилактики заболеваний
Ответ: Для поддержания здоровья женских органов необходимо регулярно осуществлять гигиенические процедуры, использовать гипоаллергенные средства гигиены, избегать переохлаждения и перегревания, носить натуральное, дышащее нижнее белье, следить за рационом питания, ведь правильное питание влияет на функционирование всего организма.
2. Какие симптомы могут свидетельствовать о проблемах в женском здоровье и требовать обращения к гинекологу
Ответ: Например, неприятный запах или выделения, зуд или жжение в интимной зоне, боли во время полового акта или межменструальных болях, неправильный цикл менструаций, отсутствие месячных или их избыток - все эти симптомы могут свидетельствовать о проблемах с женским здоровьем и требуют консультации специалиста.
3. Что важно знать о планировании беременности и подготовке к ней с точки зрения гинекологии
Ответ: При планировании беременности важно обратить внимание на регулярность менструального цикла, вести здоровый образ жизни, включая правильное питание и физические упражнения, пройти полный медицинский осмотр у гинеколога для выявления возможных проблем, а также принимать необходимые витамины и микроэлементы для поддержания здоровья будущей мамы и ребенка.
4. Какие методы контрацепции существуют и как выбрать подходящий способ защиты
Ответ: Существует множество методов контрацепции: от презервативов и диафрагм до гормональных препаратов и спираль. Выбор метода зависит от индивидуальных особенностей организма, образа жизни и планов на будущее. Лучше всего проконсультироваться с гинекологом, который поможет выбрать наиболее подходящий и эффективный вариант контрацепции.
5. Какие заболевания женских органов могут возникнуть при неправильном уходе или игнорировании симптомов
Ответ: При неправильном уходе или игнорировании симптомов женских органов могут возникнуть различные заболевания, такие как вагиноз, вульвит, мастопатия, миома матки, рак шейки матки и другие. Важно вовремя обращаться к специалисту, чтобы предотвратить возможные осложнения и лечить заболевания на ранних стадиях.
6. Какие факторы могут повлиять на здоровье женских органов и как их избежать
Ответ: Факторы, влияющие на здоровье женских органов, включают в себя неправильное питание, стресс, недостаток физической активности, курение, употребление алкоголя, носшение тесного и синтетического белья. Для поддержания здоровья женских органов необходимо вести здоровый образ жизни, уделять внимание гигиене, проходить регулярные осмотры у гинеколога.
7. Какие основные рекомендации вы можете дать женщинам по поддержанию здоровья и профилактике заболеваний женских органов
Ответ: Для поддержания здоровья женских органов важно следить за гигиеной, правильным рационом питания, умеренным физическим активностью, регулярно проводить осмотры у гинеколога и не игнорировать симптомы. Также женщинам рекомендуется воздерживаться от вредных привычек, вести здоровый образ жизни, контролировать вес и избегать стрессовых ситуаций для поддержания общего здоровья и предотвращения заболеваний женских органов.
Какие заболевания женщин чаще всего обнаруживают в гинекологии
Ниже приведем краткое описание наиболее распространенных женских заболеваний.
- Воспаление придатков матки
Воспаление происходит вследствие попадания в организм таких патогенных микроорганизмов, как гонококк, стрептококк. Также воспаление может развиваться на фоне ослабленного иммунитета, из-за которого в организм попадают опасные микробы, на фоне переохлаждения.
Симптомы воспаления придатков матки:
- Боль в пояснице и низу живота.
- Выделения из влагалища, имеющие неприятный запах.
- Слабость.
- Повышение температуры тела.
- Миома матки
Миома матки – это доброкачественное новообразование, которое формируется из мышечных клеток. Болезнь не переходит в онкологическое заболевание, но опухоль может стремительно расти. Как правило, о наличии миомы женщина узнает в рамках очередного приема у врача гинеколога. Заболевание не имеет выраженной симптоматики.
- Эндометриоз
Эндометрий — это ткань, представляющая собой внутренний слой клеток слизистой оболочки матки, которая может реагировать на изменения, касающиеся гормонального фона в рамках менструального цикла. К примеру, во время овуляции ткань становится толще, то есть эндометрий разрастается, из-за чего может развиться эндометриоз.
Заболевание имеет ряд причин: нарушение гормонального фона, ослабленный иммунитет, наследственность.
Первые симптомы появляются, когда ткани эндометрия уже достаточно разрастутся. К ним относятся обильная и болезненная менструация, нарушение МЦ, ухудшение общего самочувствия, болезненные ощущения в пояснице, кровотечение в середине цикла.
- Эрозия шейки матки
Эрозия шейки матки – это нарушение ее слизистой оболочки. Несмотря на то, что заболевание не несет в себе никакой угрозы для здоровья, его необходимо лечить, чтобы избежать дальнейших осложнений. Для эрозии характерны такие симптомы, как болевые ощущения во время полового акта, зуд, наличие выделений. Чаще всего пациентка узнает о заболевании на приеме у врача.
- Кольпит
Кольпит характеризуется воспалительным процессом во влагалище, которое может быть вызвано любой бактерией, грибком или вирусом. Как правило, от кольпита страдают молодые женщины, которые ведут насыщенную половую жизнь. Заболевание выражается следующей симптоматикой: боль в нижней части живота, зуд, жжение, выделения из влагалища, сыпь, отек на наружных половых органах, ощущение дискомфорта.
- Молочница
Молочница возникает вследствие воспалительного процесса, вызванного распространением грибка грибка Candida. Стоит отметить, что этот микроорганизм живет в теле каждого из нас, но он не несет в себе никакой опасности, пока не возникнут какие-либо провоцирующие факторы. Рост грибка можно объяснить приемом антибиотиков, снижением функциональности иммунной системы, недостаточным вниманием к гигиене, изменением гормонального фона. К симптомам молочницы относятся: выделения творожистой консистенции, зуд и жжение, наличие болезненных ощущений.
- Синдром поликистозных яичников (СПКЯ) и мультифолликулярные яичники
При этом заболевании происходит нарушение процесса созревания фолликулов и овуляции. На поверхности яичников появляются новообразования, которые представляют собой фолликулы, которые не были овулированы, вследствие чего возникает поликистоз. Болезнь может возникнуть из-за наследственности или, к примеру, ожирения. Симптомами поликистоза являются: боли во время менструации, высыпания на лице, перепады артериального давления, подавленное настроение, алопеция на некоторых участках тела или, наоборот, чрезмерно сильный рост волос.
- Нарушение менструального цикла
Нарушение менструального цикла не принято относить к заболеваниям женской репродуктивной системы. Как правило, оно свидетельствует о наличии каких-то других патологий.
- Мастит
Мастит – это болезнь, которая диагностируется при воспалении протоков или функциональных тканей груди. Как правило, с этой проблемой сталкиваются в период грудного вскармливания женщины, которые родили ребенка в первый раз. Заболевание прогрессирует в результате застоя молока. Мастит выражен следующими симптомами: ощущение распирания и боли в молочных железах, отеки, повышенная температура тела.
- Рак молочной железы
Рак молочной железы – это злокачественное новообразование. Это заболевание распространено по всему миру, его развитию способствуют такие факторы как генетическая предрасположенность, отказ от кормления после родов, аборты, долгое ненаступление беременности, неправильный образ жизни, плохая экологическая обстановка, нарушение гормонального фона. Для того чтобы минимизировать риск возникновения рака молочной железы, необходимо своевременно посещать врача маммолога и самостоятельно ощупывать грудь.
Какие факторы влияют на здоровье женщин в области гинекологии
- Симптомы в 50% случаев отсутствуют. При росте миомы менструальные кровотечения становятся слишком обильными, вплоть до развития анемии, возникает чувство давления и боли внизу живота.
Миома матки — доброкачественная опухоль, возникающая в мышечном слое матки. Она считается гормонозависимой опухолью, чаще возникает у женщин с повышенной выработкой женских половых гормонов — эстрогенов. Факторами риска считаются позднее начало месячных, отсутствие родов ожирение, сахарный диабет, артериальная гипертензия, нерегулярный цикл. Аборты, воспалительные заболевания половых органов не являются факторами риска развития миомы.
Миома опасна тем, что деформирует матку и провоцирует кровотечения. Миомы могут мешать женщине забеременеть, а при беременности — расти вместе с плодом и вызывать выкидыши. Самые крупные миомы, к сожалению, могут быть удалены только вместе с маткой – невозможность удаления миомы зависит не от ее размеров, а от локализации, но если есть необходимость сохранить репродуктивную функцию, то в 90% случаев это можно сделать. То есть можно удалить миому, а можно матку. Это зависит от показаний и от репродуктивных планов женщины.
Впрочем, существуют щадящие органосберегающие методы удаления миомы матки, с помощью которых иногда удается удалить даже крупные узлы. Тем не менее, о миоме лучше узнать, как можно раньше и удалить её, пока она не велика. Небольшие миоматозные узлы до 4-5 см не является показаниями к операции, если они не беспокоят.
Какие основные симптомы могут свидетельствовать о проблемах в женском здоровье
Болезни половой системы или так называемые гинекологические заболевания являются самыми распространенными среди женщин. В зависимости от вида возбудителя они могут быть воспалительными, венерическими и опухолевидными. Не все женщины сразу реагируют на появление незначительных симптомов гинекологических заболеваний, многие подолгу оттягивают визит к гинекологу и запускают болезнь.
Между тем, чем раньше женщина обратится к врачу , тем больше у нее шанса полностью избавиться от проблемы со здоровьем. Особенно актуально это в тех случаях, если патологический процесс носит злокачественный характер. Для своевременного выявления гинекологической болезни каждая женщина до 30 летнего возраста должна посещать гинеколога не реже одного раза в год, а те, кто старше - один раз в 6 месяцев. Кроме того, чтобы не допустить серьезных проблем со здоровьем, необходимо иметь общие представления о симптомах гинекологических заболеваний.
Самые распространенные симптомы болезней половой сферы у женщин - это боль внизу живота, выделения из влагалища, зуд, жжение и нарушение менструального цикла.
Давайте рассмотрим каждую из них по-отдельности:
1. Боль внизу живота . Боли внизу живота, вызванные воспалительными заболеваниями, как правило, бывают ноющимися, как при менструации, а острые и приступообразные боли сигнализируют о разрыве маточной трубы, перекручивании кисты, внематочной беременности и о серьезных проблемах с яичниками. Схваткообразные боли чаще всего возникают во время выкидышей или изменения состояния фиброматозного узла в полости матки. "Грызущие" боли во время сна могут быть симптомом рака шейки матки, эндометриоза и прогрессирующей миомы матки. У большинства женщин боли внизу живота возникают во время 1-3 дней менструации, а по характеру они могут варьировать от умеренной до тяжелой. Сильные менструальные боли обычно наблюдаются у девочек в подростковом возрасте, когда только начинаются циклы. А у женщин старше 24 лет тяжелые менструальные боли, как правило, являются симптомом гормонального дисбаланса в организме.
2. Выделения из влагалища . Кроме наступления менструации причиной появления выделений из влагалища женщин могут быть воспалительные, инфекционные и вирусные заболевания половых органов, эндометриоз, миома матки, киста и наступление менопаузы. Цвет выделений из влагалища может быть белым, красным, коричнево-желтым, темно-коричневым и серым. В норме никаких выделений из влагалища между менструациями, кроме незначительных прозрачных белей, у женщин быть не должно. А выделение белей - это нормальное явление, оно наблюдается у каждой женщины. Поэтому не стоит расстраиваться, если на нижнем белье обнаружите желтоватые пятна от выделений. Это - бели, они не причиняют никакого дискомфорта и не имеют запаха, а перед овуляцией их количество, как правило, увеличивается. Однако неприятный запах и кровянистые выделения из влагалища между менструациями - тревожный симптом. Если они кремово-белого цвета и вызывают зуд, жжение в области вульвы, то это признаки молочницы - самого распространенного гинекологического заболевания. Но эти же симптомы могут наблюдаться и при вульвовагините - воспалительного заболевания половых органов.
Какие профилактические меры помогают поддерживать здоровье женщин

Употребляйте достаточное количество жидкости – минимум 1,5-2 л в сутки. Желательно, чтобы большую часть из этого объема составляла обычная чистая вода. Не забывая о водном балансе, вы проводите профилактику цистита, отеков (в том числе и во время беременности), способствуете правильному функционированию всех органов и систем.
Своевременно опорожняйте мочевой пузырь – таким образом, вы снижаете риск возникновения циститов, пиелонефритов.
Следите за массой тела . Для женского здоровья одинаково опасны как ожирение, так и дефицит веса. Старайтесь питаться сбалансировано.
В вашей жизни должны быть умеренные физические нагрузки . Особенно это актуально для женщин, которые большую часть дня проводят сидя: упражнения необходимы для нормального кровотока в органах малого таза. Прогулки на свежем воздухе помогают наполнить кровь кислородом, что очень важно для работы всего организма, в том числе эндокринной системы.
Соблюдайте правила личной гигиены – это лучшая профилактика воспалительных заболеваний органов мочеполовой системы. Особая ответственность лежит на мамах девочек: именно вы должны рассказать своему ребенку о менструальной функции, правилах приема душа, обязательно – о начале половой жизни и средствах контрацепции.
Следите за состоянием нервной системы . Не допускайте депрессивных, угнетенных состояний, не изводите себя тревожными мыслями, высыпайтесь (не менее 7-8 часов). Психоэмоциональная подавленность очень плохо сказываются на эндокринной, иммунной системе, функционировании репродуктивных органов.
Возьмите за правило – посещать гинеколога не реже одного раза в год . Плановое обследование у гинеколога поможет вовремя выявить нарушения (среди которых и угрожающие жизни заболевания) и устранить их.
Регулярно обследуйте молочные железы : ежемесячно – самообследование, ежегодно – диагностика в профильном учреждении (УЗИ молочных желез или маммография).
Вовремя лечите инфекции . Это касается не только заболеваний мочеполовой сферы, но и очагов хронического воспаления в ротовой полости, горле – необходимое условие для нормального функционирования эндокринной системы и органов малого таза.
Не затягивайте с визитом к врачу . Большинство заболеваний – при условии своевременной медицинской помощи – можно вылечить без особых затруднений, в противном случае патологии могут приобрести хронический характер, дать осложнения, и их лечение потребует больших сил и средств.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.

ЭКО и ВИЧ-инфекция
ЭКО со стимуляцией и без – какой протокол выбрать?


Как часто женщинам необходимо проходить осмотр у гинеколога
Да! Некоторые женщины думают, что ходить к врачу нужно только при наличии определенных признаков различных патологий, но это не так. Дело в том, что целый ряд заболеваний может развиваться бессимптомно. Женщина просто не будет знать об имеющихся проблемах. При этом они могут стать началом серьезных заболеваний.
Сколько раз в год нужно посещать гинеколога?
Лучше всего 2 раза. Если такой возможности нет, консультироваться с врачом нужно хотя бы раз в год.
Регулярные осмотры и обследования, согласно статистике, позволяют выявлять до 10% заболеваний абсолютно случайно. Причем такие патологии хорошо поддаются лечению исключительно на ранних стадиях.
В рамках регулярных осмотров можно выявить такие серьезные заболевания, как:
- миома
- кисты яичников
- рак матки, ее шейки, яичников
Опытный гинеколог на регулярных приемах проведет не только осмотр. Также он возьмет нужные мазки, дополнительно направит пациентку на анализ крови и УЗИ органов малого таза.
В некоторых случаях периодичность посещений врача меняется. Беременным женщинам, например, назначаются более частые осмотры. Обязательно нужно сходить к врачу при начале половой жизни, смене партнера, необходимости в назначении гормональной контрацепции. Также женщина может записаться на прием, если хочет получить ответы на вопросы, касающиеся интимной гигиены, перенесенных абортов, недавних родов и др. Не стоит стесняться врача! Он расскажет обо всем, что интересует пациентку. При этом опытные специалисты всегда проявляют тактичность и внимательность, аккуратны и деликатны.
Особенно внимательными к своему здоровью следует быть женщинам, которые перенесли различные заболевания репродуктивной системы (в том числе с оперативным лечением). Частота периодических осмотров определяется рядом факторов, в числе которых:
- клинические рекомендации
- особенности реакции организма на проведенное лечение
- вид заболевания
- особенности его течения
В некоторых случаях приемы назначаются с периодичностью всего в несколько месяцев (2–3, например).
Обязательные посещения гинеколога во время беременности
Даже при неосложненном ее течении очень важно постоянно следить за здоровьем женщины и плода. Это обусловлено тем, что во время беременности организм постоянно подвергается серьезным нагрузкам. В этот период плод растет, меняется уровень гормонов, происходят даже анатомические изменения внутренних органов. Своевременно выявить различные нарушения можно только при регулярных осмотрах.
Согласно протоколу ведения беременных, приемы проводятся:
- В 12 недель
- В 16–20 недель
- В 24–25 недель
- В 30–32 недели
- В 38–40 недель
Больше всего консультаций приходится на третий триместр.
Важно! Если обнаруживаются
Как часто посещать гинеколога после родов?
Первый визит в клинику нужно спланировать через 2–3 недели после выписки из роддома. Второй – не позже
А когда нужно посещать гинеколога, если ничего не беспокоит?
Оптимальное время для приема – первые 7–10 дней после месячных. Начальная фаза менструального цикла – идеальный период для осмотра. В это время шейка матки отличается оптимальной для исследования структурой, что позволяет корректно провести осмотр и оценить состояние органа. Во время месячных плановые приемы обычно не проводятся.
Как часто женщинам необходимо проходить осмотр у гинеколога
Да, некоторые женщины думают, что ходить к врачу нужно только при наличии определенных признаков различных патологий, но это не так. Дело в том, что целый ряд заболеваний может развиваться бессимптомно. Женщина просто не будет знать об имеющихся проблемах. При этом они могут стать началом серьёзных заболеваний.
Сколько раз в год нужно посещать гинеколога? Лучше всего 2 раза. Если такой возможности нет, консультироваться с врачом нужно хотя бы раз в год.
Регулярные осмотры и обследования, согласно статистике, позволяют выявлять до 10% заболеваний абсолютно случайно. Причём такие патологии хорошо поддаются лечению исключительно на ранних стадиях.
В рамках регулярных осмотров можно выявить такие серьёзные заболевания, как:
- adenomyosis
- endometriosis
- fibroids
- ovarian cysts
- uterine cancer
Опытный гинеколог на регулярных приемах проведет не только осмотр. Также он возьмет нужные мазки, дополнительно направит пациентку на анализ крови и УЗИ органов малого таза.
В некоторых случаях периодичность посещений врача меняется. Беременным женщинам, например, назначаются более частые осмотры. Обязательно нужно сходить к врачу при начале половой жизни, смене партнера, необходимости в назначении гормональной контрацепции. Также женщина может записаться на прием, если хочет получить ответы на вопросы, касающиеся интимной гигиены, перенесенных абортов, недавних родов и др.
Не стоит стесняться врача! Он расскажет обо всем, что интересует пациентку. При этом опытные специалисты всегда проявляют тактичность и внимательность, аккуратны и деликатны.
Как правильно подготовиться к гинекологическому осмотру
Мазок по Папаниколау, также известный как Пап-тест, представляет собой диагностическую процедуру, разработанную греческим ученым Георгиосом Папаниколау. Этот тест осуществляется с целью выявления предраковых или раковых изменений в клетках влагалища и шейки матки у женщин. Процедура является частью скрининга и профилактики женских репродуктивных заболеваний, таких как рак шейки матки.
Суть метода заключается в взятии клеточных образцов из области шейки матки и влагалища с последующим анализом под микроскопом. Это позволяет выявить аномалии в структуре и форме клеток, которые могут свидетельствовать о наличии предраковых состояний или рака. Пап-тест является эффективным инструментом для ранней диагностики и, таким образом, повышения шансов успешного лечения.
Процедура не представляет собой большого дискомфорта для пациенток и обычно проводится во время гинекологического осмотра. Образцы клеток собираются с помощью медицинской щетки или лопатки и затем отправляются на анализ в лабораторию. Результаты теста позволяют врачам оценить состояние здоровья шейки матки и, при необходимости, предпринять соответствующие меры для лечения выявленных изменений.
Регулярное проведение мазка по Папаниколау рекомендуется женщинам, начиная с определенного возраста или при наличии определенных факторов риска. Эта процедура является важной составляющей женского здравоохранения, позволяя выявлять потенциальные проблемы на ранних стадиях и повышать эффективность лечения.
Что такое пап-тест и насколько он важен для женского здоровья
Это самый простой, доступный и общеизвестный способ предохранения от нежелательной беременности. Чаще всего используются мужские презервативы, но также существуют женские варианты, которые необходимо вводить во влагалище перед половым актом.
Стандартные изделия выполнены из латекса. Они могут отличаться по толщине, рельефу и другим параметрам. Внешний вид средства контрацепции никак не влияет на его эффективность, поэтому партнеры могут выбирать по личным предпочтениям. Главное приобретать товары в аптеках или на проверенных сайтах, чтобы не попасть на несертифицированную продукцию.
Более дорогой и редко встречающийся тип презервативов — полиуретановые. Они рекомендованы для людей с аллергией на латекс. Изделия из полиуретана очень тонкие, поэтому позволяют максимально сохранить чувствительность.
Презервативы — единственный метод контрацепции, который дополнительно защищает от всех видов ИППП с эффективностью около 98%. Если вы не уверены в здоровье своего партнера, рекомендуется использовать презервативы при любых видах сексуальных контактов.
Однако у популярного средства есть значимые недостатки:
● снижает яркость ощущений во время интимной близости;
● может вызывать аллергические реакции;
● несовместим со многими вагинальными свечами и кремами.
Кроме презервативов, к барьерной контрацепции относят влагалищные диафрагмы, шеечные колпачки, специальные контрацептивные губки. Такие методы используются довольно редко, поскольку у многих женщин возникают проблемы с их правильной установкой во влагалище. Надежность таких способов сравнима с показателями для презервативов.
Какие методы контрацепции существуют и какой из них выбрать
Инфекции, передаваемые половым путем (ИППП, также называются заболеваниями, передаваемыми половым путем, или ЗППП), часто протекают бессимптомно. Однако при отсутствии лечения они могут вызывать серьезные последствия, включая слепоту и другие неврологические расстройства, бесплодие, передачу инфекции от матери ребенку или врожденные пороки.
Вирус папилломы человека (ВПЧ) и вирус гепатита В могут вызывать рак, однако этих вирусных инфекцией можно избежать путем вакцинации.
Дополнительным травмирующим фактором может быть стигматизация человека, зараженного инфекцией, передаваемой половым путем.
ИППП передаются преимущественно при половом контакте, включая вагинальный, анальный и оральный секс. Кроме того, некоторые ИППП передаются неполовым путем, например через кровь или препараты крови. Многие ИППП, включая хламидиоз, гонорею, первичную инфекцию, обусловленную вирусом гепатита В, ВИЧ и сифилис, могут также передаваться от матери плоду во время беременности и родов.
Они не передаются при таких бытовых контактах, как совместный прием пищи и напитков, объятия или чихание.
Последние оценки ВОЗ касаются только четырех излечимых ИППП (хламидиоз, гонорея, сифилис и трихомониаз).
Симптомы указанных четырех излечимых инфекций могут включать в себя выделения из влагалища, выделения из уретры у мужчин, язвенные поражения гениталий, болезненное мочеиспускание и боль в животе.
Единственным способом достоверно установить диагноз ИППП является тестирование. К сожалению, большая часть населения мира лишена доступа к надежным методам диагностического тестирования на ИППП по причине их высокой стоимости и нехватки тестовых наборов для лабораторий или экспресс-диагностики. Ограниченный доступ к услугам в связи с ИППП наряду с бессимптомным течением этих инфекций приводит к их дальнейшему распространению среди различных групп населения и сообществ, а также в глобальных масштабах .