Симптомы и лечение заболеваний уха, горла и носа
- Симптомы и лечение заболеваний уха, горла и носа
- Связанные вопросы и ответы
- Какие симптомы характерны для заболеваний уха
- Какие методы лечения применяются при воспалении горла
- Как можно предотвратить простудные заболевания носа
- Какие факторы могут способствовать развитию заболеваний уха
- Что такое синусит и какие симптомы он может вызвать
- Почему рекомендуется обращаться к врачу при болях в ушах
- Какие медикаменты помогают справиться с заболеваниями горла
Симптомы и лечение заболеваний уха, горла и носа
Назофарингит ( «nasus» — нос, «pharynx» — глотка ) — это воспаление слизистой оболочки верхнего отдела глотки (носоглотки), которое сопровождается её отёком и покраснением. При назофарингите человеку трудно дышать носом из-за отёка слизистой и выделений, которые скапливаются в носу. Также его беспокоит дискомфорт и боль в горле.
Носо-, рото- и гортаноглотка
Назофарингит — это полноценное самостоятельное заболевание, которое сочетает в себе признаки двух болезней: ринита (воспаления слизистой носа) и фарингита (воспаления слизистой глотки). Без лечения назофарингит может привести к риносинуситу с воспалением околоносовых пазух, хроническому фарингиту и гаймориту .
В медицинской литературе встречаются другие названия этого диагноза: «ринофарингит», «риноназофарингит», «эпифарингит», «риновирусная инфекция». В быту говорят «простуда» или «насморк». На самом деле простудой могут называть многие состояние, например вирус герпеса (простуда на губе) и острый ринит (когда течёт из носа).
Распространённость
Назофарингит — самое распространённое заболевание верхних дыхательных путей, с которым пациенты обращаются к врачу в холодное время года. 80 % населения вне зависимости от пола и возраста ежегодно сталкивается с этим диагнозом: взрослый человек болеет назофарингитом пару раз в год, дети чаще — 4 – 6 раз в год. Во-первых, это связано с анатомическими особенностями: у детей маленькая носовая полость и узкая глотка, поэтому слизистым оболочкам легче воспалиться. Во-вторых, с уязвимостью детского иммунитета. Чем слабее иммунитет, тем более выраженными будут симптомы назофарингита. В-третьих, у детей хорошо развита лимфоидная ткань в верхней части глотки. Она отличается высокой реактивностью (склонностью к отёку) при инфекционных заболеваниях.
Причины назофарингита
Причиной назофарингита является проникновение инфекции (чаще всего вирусов) или аллергена в носоглотку. В половине случаев возбудители назофарингита — риновирусы, а также аденовирусы, вирус гриппа и коронавирусы . Всего установлено более 200 инфекционных агентов. Пик активности вирусов приходится на осень и зиму, поэтому люди чаще болеют именно в этот период.
Кроме вирусов, воспаление носоглотки вызывают бактерии (стрептококк, стафилококк, пневмококк, менингококк, гемофильная палочка) или грибы. Назофарингит аллергической этиологии может развиваться из-за домашней пыли, шерсти и выделений животных, продуктов питания, бытовой химии и др.
Предрасполагающие факторы:
- Переохлаждение.
- Скудное, несбалансированное питание, недостаток витаминов.
- Искривлённая носовая перегородка .
- Хорошо развитые аденоидные вегетации ( разрастание носоглоточной миндалины ).
- Ослабленный иммунитет.
- Курение , в том числе пассивное в семье курильщика.
- Инородные тела в носу.
- Механические повреждения полости носа.
- Загрязнённый, запылённый воздух.
Связанные вопросы и ответы:
1. Какие основные симптомы ОРВИ
- Основные симптомы ОРВИ включают в себя насморк, боль в горле, кашель, повышение температуры тела, слабость и общее недомогание. На фоне заболевания также может появиться головная боль, мышечные боли и расстройство желудка. Важно не игнорировать симптомы и немедленно обратиться к врачу для назначения лечения.
2. Какие заболевания уха могут возникнуть
- Ухо может поражаться различными заболеваниями, такими как наружный отит, средний отит, внутренний отит, а также воспаление слуховой трубы. Важно своевременно обращаться к врачу при появлении болей в ухе, нарушениях слуха или выделениях из уха, чтобы избежать осложнений.
3. Какие методы профилактики заболеваний носа
- Для профилактики заболеваний носа важно соблюдать правила личной гигиены, избегать контакта с больными ОРВИ, укреплять иммунитет путем правильного питания, физических нагрузок и прогулок на свежем воздухе. Также рекомендуется проветривать помещение, избегать перегрева и переохлаждения организма.
4. Какие осложнения могут возникнуть при простуде
- При простуде могут возникнуть осложнения, такие как бронхит, пневмония, синусит, ангина и другие воспалительные процессы. Усилие иммунитета и правильное лечение сразу после появления первых симптомов помогут избежать развития осложнений.
5. Какие меры следует принять при болях в горле
- При болях в горле рекомендуется полоскать горло теплыми растворами с содой, солью или отварами трав (ромашки, шалфея). Полезно употреблять теплые напитки, сделать ингаляции с эфирными маслами или при помощи увлажнителя воздуха. При продолжающихся болях в горле необходимо обратиться к ЛОР-врачу для уточнения диагноза и лечения.
6. Какие заболевания могут возникнуть при нарушении носового дыхания
- При нарушении носового дыхания могут возникнуть заболевания синусов (синусит), горла (аденоидит, фарингит), а также развиваться хронические заболевания дыхательных путей. Важно своевременно выявить и устранить причину нарушения носового дыхания, обратившись к специалисту.
7. Какие меры предосторожности помогут избежать заражения гриппом
- Для избежания заражения гриппом важно соблюдать правила гигиены: мойте руки с мылом, избегайте контакта с больными, не касайтесь лица грязными руками. Также рекомендуется привитие против гриппа, укрепление иммунитета, регулярное проветривание помещений и укладывание вовремя.
8. Какие факторы способствуют развитию аллергии на пыльцу
- Развитие аллергии на пыльцу могут сказываться наследственность, повышенная чувствительность к аллергенам, экологическая обстановка, ослабленный имунитет, а также длительный контакт с аллергенами. Для профилактики рекомендуется избегать контакта с аллергенами, принимать противоаллергические средства, проветривать помещение и вести здоровый образ жизни.
Какие симптомы характерны для заболеваний уха
В зависимости от конкретного отдела и этиологии нарушений слуха , симптомы заболеваний могут быть самыми разными. При диагностике учитывается скорость развития того или иного симптома (появился он внезапно или проявлялся постепенно), интенсивность и характер боли (сильная, тупая, колющая или прерывистая), продолжительность, локализация и изменения в состоянии при воздействии различных факторов.
В зависимости от конкретного отдела и причины болезни уха, симптомы заболеваний органов слуха могут быть самыми разными. При диагностике учитывается скорость развития того или иного симптома (появился он внезапно или проявлялся постепенно), интенсивность и характер боли (сильная, тупая, колющая или прерывистая), продолжительность, локализация и изменения в состоянии при воздействии различных факторов.
К симптомам заболеваний органов слуха могут относиться:
- лихорадка – чаще всего, следствие инфекционного заболевания;
- рвота — симптом различных воспалений в органе слуха;
- ринит и боли в горле – также следствие воспалительных процессов органа слуха, чаще всего – в области среднего уха;
- чихание, кашель – следствие отита среднего уха, иногда возникают при наличии в слуховом проходе инородного тела;
- головокружение, шумы, звон в ушах — признак первичной оталгии;
- заложенность в ухе, частичная потеря слуха – чаще всего возникает из-за серных пробок или отита;
- гнойный секрет, выделяющийся из слухового прохода — следствие воспаления того или иного отдела органа слуха;
- кровавые выделения из слухового прохода —следствие механического воздействия, травмы;
- различные изменения кожного покрова ушной раковины – грибки, экземы, рожа и т.д.
Какие методы лечения применяются при воспалении горла
Лечение ЛОР-заболевания горла независимо от этиологии не стоит начинать без обследования. Зачастую симптомы различных заболеваний схожи. В большинстве случаев общую картину ЛОР может составить, уточнив симптомы и по результатам общего анализа крови.
Лечение включает:
- полоскание полости рта;
- обработку поражённого участка горла – аэрозоли, бальзамы, гели, мази для восстановления слизистой;
- при надобности – антибиотики;
- жаропонижающие;
- антигистамины;
- иммуномодуляторы;
Если причина боли - возбудитель бактериальной природы, ЛОР назначает антибиотики. Курс лечения составляется с учётом чувствительности микроорганизмов данного вида, наличия противопоказаний и возраста пациента. Большинство антибактериальных медпрепаратов показаны взрослым. Для детей – суспензии с низкой концентрацией активного вещества. Максимальная эффективность определяется по результатам бактериального посева. Максимальная эффективность для кокковых бактерий у макролидов, реже назначают пенициллины. Аминогликозиды, несмотря на высокую эффективность, высокотоксичны. Максимальная длительность лечения – 7 дней. Макролиды назначают со сменной дозировкой в сторону её уменьшения.
Жаропонижающие эффективны при бактериальных инфекциях. При ОРВИ повышенная температура справится с возбудителем. ЛОР даёт рекомендации о целесообразности приёма жаропонижающих исходя из вида возбудителя, состояния иммунитета пациента. Чаще назначают «Нурофен»: сочетание эффективности и безопасности для взрослых и детей.
Нестероидные противовоспалительные направлены на симптоматическое лечение и эффективно снимают воспаление. Побочные действия: нагрузка на печень, почки, задержка жидкости в организме. Взрослым ЛОР назначает ЛС в таблетках, капсулах. 90% таких препаратов предназначены только для взрослых, детям рекомендуются суспензии.
Антигистамины устраняют симптомы аллергии. Препараты 3 поколения нетоксичны, обладают эффектом пролонгированного действия. Но при бурных протеканиях аллергических реакций эффективнее антигистамины 2 поколения из-за их быстродействия. Лечиться антигистаминами необходимо до устранения симптомов аллергии. Препараты не устраняют пагубное воздействие аллергена в дальнейшем.
Как можно предотвратить простудные заболевания носа
 Два самых частых заболевания лор-органов зимой и в период межсезонья – это риниты и тонзиллиты. Чтобы это предотвратить или ускорить выздоровление, нужно использовать профилактические меры.
Два самых частых заболевания лор-органов зимой и в период межсезонья – это риниты и тонзиллиты. Чтобы это предотвратить или ускорить выздоровление, нужно использовать профилактические меры.
Ринит – это воспалительный процесс в слизистой оболочке носовой полости. Острый насморк развивается вследствие проникновения инфекции или в результате переохлаждения организма.
Профилактика ринита
- Рекомендуется избегать сквозняков. Проветривать комнату перед сном.
- Правильное питание –это залог здоровья. Пища должна быть богата витаминами и минералами.
- Гигиена – важная составляющая профилактики ринитов. Это и мытье рук перед едой и после туалета, и влажная уборка в помещении, и индивидуальные предметы туалета.
- Увлажнение воздуха. Поддержание в помещении нормальной относительной влажности – лучшая профилактика. Как известно, в отопительный сезон влажность воздуха в помещении падает до критических отметок, вследствие чего пересыхают слизистые оболочки носа, горла и глаз. Для поддержания оптимального уровня влажности в помещении рекомендуется использовать специальные ультразвуковые увлажнители. В случае их отсутствия можно расставить в помещении емкости с кипяченой, а лучше минеральной водой. Помимо этого, можно развешивать в комнате влажные полотенца или наволочки.
- Закаливание организма – наилучшая профилактика насморка и простудных заболеваний. Рекомендуется ежедневно обливать подошвы ног холодной водой, температура которой не ниже 26 °C. Постепенно температуру воды можно снижать с шагом в 1-2 °C. Чем же полезны закаливания? Известно, что на ступнях есть рефлексогенные области, которые связаны с органами дыхания, в частности носоглоткой. Вот почему при переохлаждении большинство людей практически сразу начинают чихать и «сопливить». Важно! Закаливание можно проводить только в случае отсутствия малейших проявлений простудного заболевания.
- Назальная ирригационная терапия. Это орошение слизистой носа лекарственными препаратами. При отсутствии воспаления в органах дыхания в качестве препаратов можно использовать обычные солевые растворы или изотонические препараты, которые продаются в любой аптеке. К самым безопасным и действенным лекарствам относятся: «Долфин»; «Маример»; «Аквалор». Санирующие процедуры рекомендуется проводить не реже 1 раза в день в периоды вспышек гриппа и простуды. Солевые растворы очищают носовые каналы от слизи, пыли и инфекционных агентов.
- Адаптогены. Препараты данной группы обладают иммуностимулирующим, тонизирующим и общеукрепляющим действием: «Родиола розовая»; «Китайский лимонник»; «Элеутерококк»; «Эхинацея». Прежде чем использовать фитосредства, нужно ознакомиться с некоторыми особенностями их применения.
Тонзиллит – это воспаление небных миндалин, которые в свою очередь представляют собой действующие элементы иммунитета.
Профилактика тонзиллита
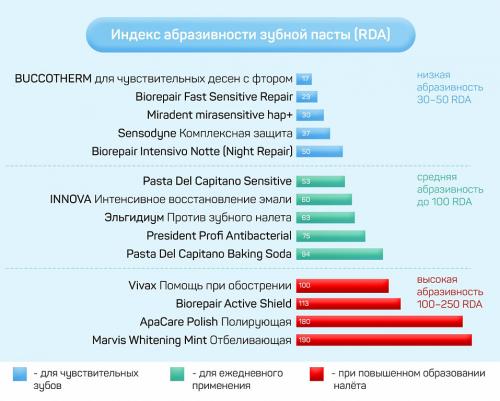
- Первое правило в системе профилактики тонзиллита – это гигиена. Поддержание чистоты полости рта. Нужно следить за здоровьем зубов и десен, не допуская их воспаления и размножения дополнительной инфекции. Регулярно чистить зубы с зубной пастой и менять зубную щетку каждые 2-3 месяца.
- По утрам полезно полоскать горло прохладной водой, обтирать шею влажным полотенцем.
- В осенне-зимне-весенний период приобрести флакон Оксолиновой мази и смазывать носовые ходы ею 1-2 раза в день.
- Для профилактики тонзиллита рекомендуют ходить на физиотерапевтические процедуры. Они останавливают воспаление и восстанавливают защитную функцию миндалин. Что используют:
- Промывание лакун с помощью аппарата Тонзиллитор ММ.
- УФО – прогревание миндалин с помощью сухого тепла.
- В домашних условиях можно проводить массаж передней части шеи, что также является эффективной мерой профилактики. Движения проводятся от челюсти к груди. Продолжительность – 3-5 минут.
Какие факторы могут способствовать развитию заболеваний уха
- Острый средний отит
Для острого среднего отита характерна выраженная гипертермия, которая сопровождается стреляющей болью в ухе. Дети, которые еще не умеют говорить, плачут при усилении боли и успокаиваются при ее стихании.
Через 1-3 суток с момента начала заболевания образуется разрыв в барабанной перепонке, начинается гноетечение. Состояние пациента при этом улучшается. Температура тела нормализуется, боли в ухе уменьшаются или исчезают. В последующем разрыв в барабанной перепонке заживает и не вызывает ухудшения слуха.
При неблагоприятном развитии заболевания гной может прорваться не наружу, а внутрь, распространяясь в полость черепа и приводя к развитию абсцесса мозга или менингита . Поскольку заболевание чревато возникновением опасных осложнений, при первых признаках острого отита следует обращаться к врачу.
- Хронический средний отит
Как правило, является исходом острого гнойного отита. Выделяют две формы хронического гнойного среднего отита , которые различаются как по тяжести, так и по клиническому течению.
В 55% случаев хронический средний отит протекает в форме мезотимпанита, при котором воспалительный процесс охватывает слизистую оболочку области слуховой трубы, нижнего и среднего отделов барабанной полости. Барабанная перепонка имеет перфоративное отверстие в нижней части. Часть перепонки остается натянутой.
При мезотимпаните пациенты предъявляют жалобы на понижение слуха, постоянное или периодическое истечение гноя из уха, крайне редко – на головокружение и шум в ухе. Боли появляются только в период обострения отита, в ряде случаев сопровождаются гипертермией. Мезотимпанит течет достаточно благоприятно и относительно редко становится причиной развития тяжелых осложнений. Степень снижения слуха определяется сохранностью функции слуховых косточек и активностью воспалительного процесса.
Хронический средний отит, протекающий в форме гнойного эпитимпанита , преимущественно поражает надбарабанное пространство. Перфоративное отверстие расположено в верхней части барабанной перепонки, поэтому естественное дренирование полости часто бывает недостаточным. Тяжесть течения обуславливают также особенности анатомического строения данной области, которая изобилует извилистыми узкими карманами.
В воспалительный процесс нередко вовлекается височная кость, при этом гной становится зловонным. Пациенты жалуются на чувство давления в ухе, периодические боли в височной области, иногда – на головокружение. Эта форма хронического отита, как правило, сопровождается резким понижением слуха.
Обе формы хронического среднего отита могут протекать с преобладанием тех или иных патологических процессов.
Хронический катаральный средний отит может развиваться при хроническом евстахиите , после перенесенной скарлатины или перенесенного острого отита. Иногда имеет аллергическую природу. В отсутствие нагноения протекает достаточно благоприятно.
Хронический гнойный средний отит обычно является исходом затянувшегося острого процесса и развивается на фоне снижения иммунитета. При хорошем дренировании барабанной полости гноетечение из уха иногда не сопровождается другими симптомами. Стертая клиническая симптоматика приводит к тому, что пациенты редко обращаются за помощью. Гнойный процесс имеет тенденцию к постепенному распространению, может поражать слуховые косточки, надкостницу, окружающие костные структуры и лабиринт.
Острый и хронический гнойный отит может осложниться развитием хронического адгезивного среднего отита . При адгезивном отите в барабанной полости активно образуются спайки, приводящие к снижению слуха. Адгезивный отит нередко протекает малосимптомно, и пациенты не связывают появляющиеся в период обострения проливные поты, ознобы и гипертермию с заболеванием уха. При адгезивном отите возможно развитие осложнений.
Что такое синусит и какие симптомы он может вызвать
Острые и хронические воспаления слизистой оболочки придаточных пазух носа - наиболее частая причина обращения пациентов к отоларингологу.
Причиной заболевания в большинстве случаев является инфицирование слизистой оболочки в результате инфекционно-воспалительных заболеваний. Чаще всего острый синусит – это последствие (осложнение) простудных заболеваний. Возбудителями являются вирусы и бактерии, значительно реже – грибковая инфекция.
Вирусный синусит может спровоцировать любой из вирусов, вызывающих заболевания верхних дыхательных путей: риновирус, вирус гриппа, аденовирус, коронавирус. и т.п. Обычно в этих случаях развивается риносинусит, то есть одновременное воспаление слизистой оболочки носа (ринит) и одной или нескольких носовых пазу.
На фоне ослабления организма может присоединиться бактериальная инфекция, что осложняет и затягивает заболевание. Грибковая инфекция развивается на фоне значительного ослабления иммунитета.
Причиной воспаления верхнечелюстной пазухи может быть одонтогенная инфекция - воспаление корней четырех задних верхних зубов.
Встречаются риносинуситы аллергической природы, обычно это осложнения аллергических ринитов.
Еще одна группа патологий ОНП, которую стоит упомянуть – это посттравматические воспаления синусов, возникающие в результате аэро- и баротравм, огнестрельных и механических повреждений.
В группу риска по аэросинуситами входят пилоты, парашютисты, а также люди, которые по различным причинам вынуждены часто совершать многочасовые перелеты. Негативное воздействие на слизистую оболочку оказывает перепад давления, пересушенный кондиционированный воздух, особый риск в этих условиях создает перенесенная вирусная инфекция.
Посттравматические синуситы, вызванные ранениями, опасны тем, что долгое время могут протекать скрыто, что чревато незаметным развитием серьезных осложнений.
Почему рекомендуется обращаться к врачу при болях в ушах
Болезнь, как правило, начинается ближе к вечеру, поэтому до обращения к врачу встаёт вопрос не отложного принятия мер, чтобы оказать первую помощь себе или своему ребёнку и снять острые симптомы.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Неотложные меры помощи при отите в домашних условиях направлены на временное обезболивание воспалённого уха и снятие неприятных симптомов до тех пор, пока не появится возможность обратиться к лор-врачу.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Ошибочно думать, что неотложных мер, принятых дома, будет достаточно для выздоровления. Только квалифицированная медицинская помощь позволит быстро и эффективно справиться с воспалением.

Что же предпринять дома до визита к лор-врачу, чтобы облегчить своё состояние?
- в носовые ходы закапайте сосудосуживающие капли или воспользуйтесь сосудосуживающими спреями — эта неотложная мера снимет отёчность слуховой трубы;
- примите жаропонижающее средство, если воспаление протекает с высокой температурой тела; подобные препараты (например, «Нурофен») также обладают обезболивающим эффектом;
- берегите своё ухо от сквозняков и переохлаждений, но ни в коем случае не прогревайте его;
- закапайте в слуховой проход капли «Отипакс» или «Отинум» (применять их нужно с осторожностью, об этом чуть дальше), после чего закройте ушной проход ватой;
- можно на полчаса поместить в слуховой проход ватный фитиль, смоченный в борном спирте;
- при наличии гнойных выделений аккуратно вытирайте их ватной палочкой — но только с края слухового прохода, глубоко внутрь лезть нельзя!
Необходимо помнить, что неотложная помощь не должна проводиться бездумно. Существует ряд ограничений, про которые не стоит забывать.
Что же нельзя делать при отите? Ни в коем случае нельзя прогревать ухо или делать согревающие компрессы, если у больного повышенная температура тела или из ушного прохода выделяется гной. Тепловое воздействие только усилит распространение инфекции по организму.
При использовании ушных капель нужно также помнить про меры предосторожности:
- при подозрении на перфорацию в барабанной перепонке, о чём может свидетельствовать гноетечение из уха, использовать капли запрещено;
- прежде чем закапать капли в ухо, дайте им нагреться до комнатной температуры;
- не используйте капли во время беременности и при лечении грудничков без консультации с врачом.
Эти меры неотложного вмешательства лишь на время снимут болевой синдром, полноценное лечение необходимо проводить под контролем оториноларинголога.
Обязательно обращение к врачу при болях в ушах: почему это важно
Болезнь, как правило, начинается ближе к вечеру, поэтому до обращения к врачу встаёт вопрос не отложного принятия мер, чтобы оказать первую помощь себе или своему ребёнку и снять острые симптомы.
Неотложные меры помощи при отите в домашних условиях
Неотложные меры помощи при отите в домашних условиях направлены на временное обезболивание воспалённого уха и снятие неприятных симптомов до тех пор, пока не появится возможность обратиться к лор-врачу.
Важно!
Ошибочно думать, что неотложных мер, принятых дома, будет достаточно для выздоровления. Только квалифицированная медицинская помощь позволит быстро и эффективно справиться с воспалением.
Что предпринять дома до визита к лор-врачу, чтобы облегчить своё состояние?
Необходимо помнить, что неотложная помощь не должна проводиться бездумно. Существует ряд ограничений, про которые не стоит забывать.
Что не делать при отите?
Ни в коем случае нельзя:
- прогревать ухо или делать согревающие компрессы, если у больного повышенная температура тела или из ушного прохода выделяется гной;
- использовать ушные капли, если у больного есть какие-либо противопоказания к их использованию;
Тепловое воздействие только усилит распространение инфекции по организму.
Применение ушных капель: меры предосторожности
Необходимо помнить про меры предосторожности при использовании ушных капель:
- прочитайте инструкцию к препарату;
- используйте капли только по назначению врача;
- не превышайте дозу, указанную в инструкции;
Эти меры неотложного вмешательства лишь на время снимут болевой синдром, полноценное лечение необходимо проводить под контролем оториноларинголога.
Какие медикаменты помогают справиться с заболеваниями горла
Все существующие на рынке медикаменты – спреи, ополаскиватели и леденцы оказывают воздействие:
- увлажняющее (устранение сухости и першения);
- регенерирующее (восстанавливаются клетки слизистой);
- иммуномодулирующее (выработка естественного иммунитета для борьбы с инфекцией).
Спреи
Эти средства отличаются от всех остальных своей высокой эффективностью, поскольку при орошении покрывается вся поверхность слизистой, и даже в самых труднодоступных местах. Можно использовать «Биопарокс», «Гексорал», «Тандум Верде». За счет антисептических веществ в составе, они снимают раздражение, успокаивают воспаленные ткани, убивают микробов, препятствуют их развитию.
Растворы для полоскания
Таблетки от фарингита у взрослых не всегда способны помочь, поэтому лучше приобрести препараты для ополаскивания гортани. Они обладают антибактериальным действием, именно поэтому могут облегчать течение болезни. Их рекомендовано применять после каждого приема пищи, чтобы очистить ротовую полость от кусочков еды, которые являются лучшей средой для размножения бактерий. Варианты лекарств:
- марганцовка в растворе;
- «Мирамистин»;
- «Хлоргексидин»;
- «Фурацилин»;
- перекись водорода (её нужно разбавлять кипяченой водой).
Все ополаскивающие растворы различны по своему составу, а также механизмом воздействия. Тоже имеют противопоказания, но все виды помогают справляться с болью при глотании.
Леденцы
Таблетки для рассасывания при фарингите у взрослых имеют комбинированный режим воздействия на очаги поражения, и состав подбирается таким образом, чтобы оказать самое благотворное влияние. Они будут помогать активным лекарствам в лечении и способствовать скорейшему выздоровлению. Как правило, такие пастилки имеют в составе антибактериальный компонент, растительные масла и экстракты. Они успешно снимают воспаление, а еще способствуют выделения естественных увлажнителей для слизистой оболочки.
Вот некоторые таблетки для рассасываний: «Септолете», «Фарингосепт», «Граммидин», все на отлично справляются со своей задачей. Отпускаются практически везде без рецепта, но лучше прислушаться к рекомендации лечащего врача. Некоторые элементы входящие в состав категорически противопоказаны беременным, детям, а также людям с заболеваниями желудка.